Препарат тербинафина Бинафин в лечении микроспории
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
Микроспория является наиболее распространенной дерматофитией, поражающей преимущественно детей. Это обусловлено как особенностями их кожного покрова (недостаточная плотность и компактность кератина эпидермиса и волос, непрочные связи между клетками эпидермиса, несовершенство защитной функции водно-липидной мантии за счет сдвига pH в нейтральную сторону), так и высокой вирулентностью возбудителя в нейтральной среде.
Основным возбудителем заболевания является зоофильный патогенный гриб – Microsporum canis (M. canis), носителями возбудителя и основными источниками заражения служат кошки (особенно котята), собаки [3, 8].
Лечение микроспории основано на принципах индивидуального, дифференцированного подхода к больным и должно быть комбинированным, т.е. рационально сочетать средства наружной терапии и системные антимикотические препараты, которые используются при поражении пушковых и тем более – длинных волос [2].
Системные антимикотики, к которым относятся препараты, содержащие тербинафин, оказывают выраженное противогрибковое действие.
Вместе с тем наличие на фармакологическом рынке страны многочисленного количества препаратов этой группы требует подтверждения их эффективности при лечении микозов и микроспории в частности.
Целью исследования являлось изучение эффективности и безопасности тербинафина (Бинафин, фармацевтическая компания «Шрея») в лекарственных формах таблетки (0,25 г) и 1% крем в терапии микроспории.
Материалы и методы:
1. Больные микроспорией гладкой кожи и волосистой части головы (n=67).
2. Дерматологический осмотр.
3. Общие клинические анализы.
4. Осмотр под лампой Вуда.
5. Микроскопическое исследование на грибы.
6. Культуральное исследование на грибы.
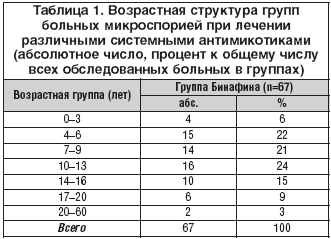
Среди наблюдаемых больных (n=67) были: 28 – с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами), 39 – с микроспорией волосистой части головы, из них 16 пациентов с микроспорией волосистой части головы и гладкой кожи. Помимо места локализации патологического процесса учитывали возраст больных, общее соматическое состояние и наличие сопутствующих заболеваний (табл. 1).
Были применены следующие схемы системной терапии микроспории Бинафином: пациентам с массой тела до 20 кг препарат назначался по 62,5 мг/сут.; от 20 до 40 кг – 125 мг/сут., выше 40 кг – 250 мг/сут.
Наружная терапия заключалась в смазывании очагов 2% настойкой йода ежедневно утром, аппликациях 1% крема Бинафина 2% салициловой мази 2 раза в нед. (за 2 ч до мытья головы). Гигиенический уход за кожей включал мытье головы мылом 2 раза в нед., еженедельное бритье волос (у детей), ручную эпиляцию пинцетом пораженных волос.
При оценке качества лечения антимикотическими препаратами учитывали: клиническое выздоровление, отсутствие люминесцентного свечения и отрицательные результаты микроскопических и бактериологических исследований. Контроль этиологического излечения (сроки и периодичность) проводился в соответствии с Методическими указаниями Минздрава России №2001/180 от 2001 г. и Клиническими рекомендациями [Дерматовенерология / Под ред. А.А. Кубановой. – М., 2007].
Результаты. У пациентов с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами) наблюдалась излеченность клиническая на 49,8 день и этиологическая – на 56,2 день; при микроспории волосистой части головы клиническое выздоровление наступало на 69,8 день, этиологическое – на 76,3 день лечения (средние показатели).
У больных, получавших под нашим наблюдением лечение тербинафином (ламизил) (описано нами ранее), имевших проявления микроспории на гладкой коже (с поражением пушковых волос и/или множественными очагами), клиническое выздоровление отмечалось в сроки на 43,7 день, этиологическое выздоровление – на 51,2 день лечения (средние показатели). У пациентов с микроспорией волосистой части головы клиническое выздоровление наблюдалось в сроки на 63,2 день, этиологическое – на 71,8 день лечения (средние показатели). Как видно, сроки этиологической излеченности микроспории при системной терапии препаратами Бинафина и ламизила существенно не отличаются.
Препараты хорошо переносились пациентами. Побочные эффекты были представлены диспепсическими явлениями – тошнотой, незначительной болезненностью и ощущением переполнения в желудке, потерей аппетита. Такие жалобы предъявили по 1 (2%) пациенту из группы с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами) и 2 (4%) пациента из группы больных микроспорией волосистой части головы, принимавших Бинафин. Аллергических реакций отмечено не было. Отклонений от биологических показателей крови не наблюдалось во всех группах.
Выводы. Применение Бинафина в сочетании с рациональной местной терапией обеспечило 100% клиническое и микологическое выздоровление у всех наблюдаемых пациентов с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами) и волосистой части головы, независимо от возраста и пола. При этом сроки лечения пациентов с обеими формами микроспории (по показателям этиологического излечения) существенно не отличались при использовании Бинафина (8,0 до 10,9 нед.) и ламизила (7,3 до 10,3 нед.). Наличие легких побочных эффектов (диспепсия) лишь в 2–4% случаев при лечении тербинафинами свидетельствует о хорошей переносимости терапии большинством больных.
Литература
1. Абидова З.М., Нурматов У.В., Туляганов А.Р. VIII Всероссийский съезд дерматовенерологов: Тезисы научных работ. Ч 1. // Дерматология. – М, 2001. С.154–155.
2. Будумян Т.И., Степанова Ж.В., Панова Е.О., Потекаев Н.Н. Терапия и профилактика зооантропонозной микроспории: Метод. указания. – Екатеринбург, 2001.
3. Дерматовенерология: национальное руководство / Под ред. Ю.К.Скрипкина, Ю.С. Бутова. – М., 2011.
4. Квитко Б.И. Микроспория волосистой части головы у ребенка 3-недельного возраста // Вестн. дерматол. и венерол. 1960. № 8. С. 73.
5. Кубанова А.А., Потекаев Н.С., Потекаев Н.Н. Руководство по практической микологии. – М.: ФИД «Деловой экспресс», 2001. С. 92–104.
6. Мохаммад Юсуф. Клинико-эпидемиологические особенности микроспории в современных условиях и разработка лечения новыми медикаментозными средствами: автореф. дисс. канд. мед. наук. – М., 1996. С. 18.
7. Овсянникова Е.В., Потекаев Н.Н.: тезисы научных работ VIII Всероссийского съезда дерматовенерологов. – М., 2001. 50 с.
8. Справочник миколога / Под ред. Баткаева Э.А. – М.: РМАПО, 2008.
9. Степанова Ж.В., Ливанова Н.К. Зоонозная микроспория у 10-дневной девочки // Вестн. дерматол. и венерол. 1971. № 5. С. 84–85.
Трихофития у котенка
Добрый день! Подскажите, пожалуйста, как правильно лечить трихофитию (делали соскоб, диагноз подтвержден). Котенку 3,5 месяца. На пораженных участках отсутствует шерсть, но нет покраснений или шелушений. Пораженных участка 4: два около мордочки, два на лапках. в Лампе Вуда светиться зеленым. Совершенно нечаянно заметили, кот активный, хорошо кушает.
В клинике была сделана прививка Вакдерм. Сейчас назначили мазать 2 раза в день пораженные участки Тридермом (14 дней). Плюс для иммунитета четверть таблетки ликопид 1 мг, 10 дней.
Через 14 дней повторить Вакдерм.
Дома нет детей и других животных, животного изолировали в большой собачей клетке, приходим каждый час в перчатках его гладить (котенок очень нежный).
Промыли пол во всей квартире Экоцидом, кварцевой лампой обработали помещение.
Прошу подсказать, насколько адекватно это лечение и меры профилактики? Может, ему нужно что-то еще давать внутрь (таблетки) именно от грибов?
И еще вопрос, как правильно обрабатывать дом (чтобы не заболели люди и чтобы кот повторно не заразился, насколько я понимаю, лишай разносится спорами и легко можно вновь подхватить)? Как часто и чем нужно мыть пол? нужно ли все вещи обрабатывать и дезинфицировать?
С зараженным котом жили 5 дней, забрали из приюта. Заранее спасибо за ответ.
На сервисе СпросиВрача доступна консультация ветеринара онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Здравствуйте. Назначенное лечение, относительно адекватно, кроме вакдерма. Информации о Ликопид не имею, ничего сказать не могу. Вам нужно понять одно, что живое существо хорошим иммунитетом не будет болеть. Поэтому я бы посоветовал сделать упор на хороший корм, вместо того же Ликопида.
Обработку и меры профилактики которые делаете правильны.
Если очаги не распространяются, необходимости в дополнительных мерах не вижу. Продолжайте локально использовать тридерм. Если все хорошо, на протяжении 10 дней, рекомендую вакцинацию, желательно с повтором (несмотря на возраст 4 мес)
Михаил, cпасибо Вам за ответ!
Нам уже сказали, что вакдерм было ошибкой, к сожалению, уже не вернуть обратно.
После прививки могут быть последствия? Сориентируете, пожалуйста, что можно ожидать из побочек?
И еще хотела уточнить — по опыту, насколько долго лечить котенка? Месяц, два, или больше?
Вы советуете прививку — укажите, пожалуйста, название препарата. А то вакдерм тоже прививка..((
После вакдерма, последствии никаких не будет, так как это просто вода.
После прекращения распространения и стабилизации иммунитета, может возникнуть, понятие «фолликулярный арест» в течении нескольких месяцев, ничего страшного, при хорошем питании все восстановится.
Советую вакцинировать от инфекционных болезней, панлейкопения, ринотрахеит, кальцивирусная инфекция. Бешенство.Например фирмы нобивак или пуревакс. Но, при условии хорошего карантина, можно дождаться полного восстановления и уже тогда вакцинироваться.
Мытье не запрещаю, если животные сильно грязное. И помните тридерм наносите только на предварительно очищенную кожу, например хлоргекседином.
Здравствуйте! Вот схема , которую используют дерматологи:
Лечению от дерматофитии подвергается не только заболевшее животное, но и все тесно контактирующие с ним животные, а так же окружающая среда.
1. Наружные обработки всего тела:
ИМАВЕРОЛ или ЛИВЕРАЗОЛ — это концентрированный р-р, разводиться 1 мл на 50 мл воды, промачивать животное 2 раза в неделю- 2 недели, затем 1 раз в неделю, не смывая. Хорошо высушивать, не давая вылизываться, пока мокрое.
ЛАЙМ СУЛЬФУР ( Limesulfur Dip) 1 мл на 33 мл, промачивать животное 1 раз в неделю, не смывая.
или Ветеринрный шампунь «GlobalVet НОРОКЛИН ПРОФИ» — мыть животное 2 раза в неделю.
или Мед.шампунь «НИЗОРАЛ» (Перхотал, Себодерм, Микозарал, Кето+) — мыть животное 2 раза в неделю.
2. Системные препараты внутрь:
ИТРАКАНАЗОЛ 10 мг\кг (Ирунин, Румикоз) 100 мг с 2-х мес.
по 1 раз в день, пульс терапия (неделя через неделю) до зарастания очагов.
3. Обработка квартиры:
Твердые поверхности: Доместос (наразбавленный), Аламонол, Дезискарб — дез средства в медтехнике или аптеке. Ветеринарные дезинфектанты — Лайна, Клинофарм Спрей, Глютекс.
Постельное белье: кипячение и глажение
Мягкая мебель, ковры: Парогенератор Т более 50 гр.
Пылесос с одноразовыми мешками для сбора пыли
Заключительная обработка после зарастания всех очагов:
Дымовые шашки «Клинофарм»или «Фумагри»
Заболевание заразно для других животных и людей, не приглашайте в гости и сами ограничьте посещения на время лечения животного. По возможности содержите животное изолированно, в одной комнате. Соблюдайте правила личной гигиены.
Контроль эффективности лечения осуществляется посевом на специальную среду шерсти Вашего животного, после зарастания всех очагов поражения.
Применение вакцины Вакдерм бесполезно
Всё гораздо сложней чем многие думают!
В качестве примера: Профессор, препадователь хирургии опытный человек. Проводил лечение кошки в клинике оперировал. Владелец ушел домой после лечения, вместе с питомцем и через 5 дней кошка здохла. Не помогло.
Врачи многие думают, что они вылечили своих пациентов применяли разные схемы. А по факту реально выздоровивших пациентов гораздо меньше чем они думают. Владелецы просто необращаются в эту же клинику и не информируют о исходе. Или же обращаются в другую ветеринарную клинику или другому врачу если нет положительной динамики в лечении.
Поэтому та или иная схема она важна только когда пациент на приеме у врача. Я не хочу поднимать вопросы: врачебных ошибок побочных действий препаратов и (отношения владельцев к ветеринарной медицине в целом).
Тератогенное действие, канцерогенное действие и конечно влияние на почки и печень и прочее. Многие препараты в дерматологии обладают такими действиями при приеме внутрь.
Особенно для котят и кошек.
Лицензированны ли эти препараты именно для этих животных? Не так все просто! Коофицент побочных действий у разных препаратов разный, для кошек по-крайней мере и тем более для котят.
То что пишут российские производители лекарств у меня к ним большие сомнения. Как по эффективности так и по возможности применения к разным видам животных. Нужны многие годы на исследования и лицензированние и много денег. А они штампуют новые ветеринарные препараты с космический скоростью!
Врачам нужно быть очень внимательными при назначении препаратов особенно кошкам и котятам. И больше читать иностранную литературу.
Тербинафин – опыт 20-летнего использования
Тербинафин — широко известное противогрибковое средство с фунгицидной активностью и доказанной эффективностью. Лечение им дерматомикозов гладкой кожи, паховой области и стоп, кандидоза кожи и разноцветного лишая эффективно и характеризуется минимальным ри
Terbinafine is a widely known antimycotic with fungicidal activity and proven efficiency. Its use in treatment of smooth skin dermatomycoses, inguinal region and feet, skin moniliasis and tinea versicolor is effective and can be characterized by minimal risk of side effects.
Тербинафина гидрохлорид (далее тербинафин), 1% крем, выпускается под торговым названием Ламизил®.
Впервые препарат был зарегистрирован в ЕС в Великобритании в октябре 1990 г. и поступил в продажу в 1992 г. как рецептурный препарат. В настоящее время крем Ламизил® зарегистрирован в 101 стране и имеется на рынке 92 стран, включая все европейские страны. В 44 странах (Австралия, Дания, Финляндия, Франция, Германия, Норвегия, Швеция, США, Великобритания, в некоторых странах Восточной Европы, Азии и Латинской Америки) он имеет статус безрецептурного.
Тербинафин в форме крема (Ламизил®) используется для лечения различных грибковых болезней кожи, вызываемых дерматофитами (дерматомикозы гладкой кожи, паховая эпидермофития, эпидермофития стоп), грибковых инфекций (кандидоз кожи) и разноцветного лишая.
Дерматофития — в основном поверхностная инфекция кожи, волос и ногтей. При данных инфекциях поражения могут возникать на любом участке тела и характеризуются эритемой, мелкими папулами, везикулами, трещинами и шелушением. Протекают обычно в легкой или среднетяжелой форме, но многие больные жалуются на боль, опухание, зуд и жжение. Помимо дискомфорта больные могут испытывать дистресс.
Кандидоз кожи вызывается дрожжами вида Candida, наиболее распространенным из которых является Candida albicans. Заболевание напоминает дерматофитии с покраснением кожи, зудом и шелушением, в более тяжелых случаях появляются пустулы и экссудация. Данное заболевание может развиваться на фоне других кожных инфекций, включая дерматофитии. Специфическая диагностика состоит в выявлении возбудителя в специфической культуре.
Разноцветный лишай вызывается дрожжами Pityrosporum orbiculare (их сапрофитная форма в коже человека называется Malassezia furfur). Это рецидивирующее заболевание кожи с участками депигментации, шелушения и покраснения. После того как врач впервые поставил диагноз (дифференцировать следует от других депигментаций и/или заболеваний кожи, сопровождающихся шелушением, т. е. витилиго и экземы), больной в дальнейшем легко определяет рецидив.
В данной статье представлены результаты исследований по клинической фармакологии, эффективности и безопасности препарата тербинафин.
Тербинафина гидрохлорид — новый класс противогрибковых средств, аллиламинов. Фунгицидный эффект тербинафина состоит в угнетении скваленэпоксидазы, фермента биосинтеза эргостерола, что в свою очередь нарушает биосинтез в мембране клеток грибов и вызывает их гибель. Для сравнения, скваленэпоксидаза печени крыс почти в 2000 раз менее чувствительна к тербинафину по сравнению с ферментом грибов. Эта избирательность и специфичность действия дает основание полагать, что у людей не будут возникать нежелательные явления, обусловленные механизмом действия активного вещества.
Способность крема Ламизил® вызывать местное раздражение и сенситизацию в достаточной степени была изучена у здоровых добровольцев. Результаты представлены в таблице.
Полученные данные показывают, что крем Ламизил® при нанесении на интактную или скарифицированную кожу чрезвычайно редко вызывает нежелательные реакции за счет раздражения, контактной сенситизации, фототоксичности или фотосенситизации. Препарат не отличается от плацебо или других известных противогрибковых средств для местного применения.
Эффективность крема Ламизил® хорошо изучена при клинических исследованиях, на основании чего препарат разрешен для лечения грибковых инфекций кожи, вызываемых дерматофитами (эпидермофитии стоп, паховой эпидермофитии и дерматомикозов гладкой кожи), грибковых инфекций, вызываемых видом Candida (C. albicans), и разноцветного лишая.
Здесь представлены только основные результаты клинических исследований.
Эффективность при эпидермофитии стоп (применение 1 раз в день в течение одной недели)
У 135 пациентов с эпидермофитией стоп (стопа атлета) показано, что крем Ламизил® при данном режиме применения давал микологическое излечение в 90% случаев и эффективность лечения (микологический + клинический эффект по устранению всех малых признаков и симптомов) составила 74–92%. Эти показатели значительно выше, чем в группе с плацебо (растворитель). Они соответствуют показателям при более частом или длительном использовании препарата, т. е. нет необходимости увеличения длительности терапии [1].
Проведено пять клинических исследований у 248 больных для оценки эффективности и переносимости крема Ламизил® при данном режиме лечения. Установлено, что препарат давал микологическое излечение в 84–100% случаев и эффективность лечения (микологический + клинический эффект) составила также 96–100%. Эти показатели значительно выше, чем в группе плацебо [2–6]. Они соответствуют показателям при более частом или длительном использовании препарата, а также результатам лечения тербинафином в других лекарственных формах.
Рецидивы после режима лечения 1 раз в день в течение одной недели
Проведено два исследования, в которых больные с эпидермофитиями стоп получали крем Ламизил® в данном режиме или в течение 1–5 дней. Частота рецидивов или реинфекции при оценке через 8 и 12 недель составила 3% (3 человека из 98) [7]. В двух других исследованиях у 63 больных с дерматомикозами гладкой кожи/паховой эпидермофитией частота рецидивов или реинфекций была 3,2% (2 больных). В данных случаях правильнее говорить о реинфекциях, а не о рецидивах.
При других режимах лечения частота рецидивов/реинфекции составляла 2/46 через 8 недель после применения препарата 2 раза в сутки в течение 4 недель и 5/42 через 12 недель после лечения в течение одной недели также по 2 раза в сутки. Таким образом, режим лечения по 1 разу в сутки в течение одной недели вполне адекватен для эффективного лечения эпидермофитий стоп или дерматомикозах гладкой кожи/паховой эпидермофитии [8].
В целом режим лечения с аппликацией крема Ламизил® 1 раз в сутки в течение одной недели столь же эффективен, как и режимы с более частым или более длительным использованием препарата.
Эффективность и безопасность крема Ламизил® у взрослых прекрасно документирована, о чем свидетельствует его регистрация почти в 100 странах, в трети из которых он имеет статус безрецептурного средства. У детей препарат изучен в меньшей степени.
Крем Ламизил® оценивали в 12 клинических исследованиях у детей младше 15 лет с эпидермофитиями стоп, при дерматомикозах гладкой кожи/паховой эпидермофитии, головы, кандидозе кожи, наружного слухового прохода. Наименьший возраст — 2 года. Всего оценено 223 больных. Показано, что препарат был эффективен и хорошо переносился в большинстве случаев. Так, в одном исследовании у 97 детей нежелательные явления возникали только у 5 человек, были легкими и быстро исчезали после отмены препарата. Каких либо различий в сравнении со взрослыми пациентами не обнаружили [11–14].
Всего проведено 19 исследований при сравнении с другими средствами (клотримазол, эконазол, кетоконазол и бифоназол), в которых всего участвовало 2095 больных, причем 1054 получали крем Ламизил. Зарегистрировано 33 нежелательных явления (3,13%). Их частота оказалась очень низкой. За исключением одного случая раздражения глаза и одного случая металлического привкуса во рту, все остальные проявления ограничивались местом аппликации и проявлялись зудом, сухостью, раздражением и чувством жжения. При сравнении результатов лечения тербинафином и другими лекарственными средствами, характер и частота нежелательных явлений практически не отличалась. Таким образом, безопасность тербинафина не отличается от безопасности других различных препаратов для местного применения, используемых в различных странах для лечения грибковых инфекций [16].
В ряде исследований крем применяли более одной недели, иногда до четырех недель [15, 17]. Однако это не сопровождалось увеличением частоты побочных эффектов. Поэтому в случаях, когда больные сами применяют крем свыше рекомендованного срока, нет опасности возрастания нежелательных явлений.
Таким образом, крем Ламизил® — широко известное противогрибковое средство с фунгицидной активностью и доказанной эффективностью. Его безопасность изучена и в клинических исследованиях, и в результате длительного постмаркетингового наблюдения.
Безусловно, клиническая эффективность и безопасность при лечении им дерматомикозов гладкой кожи, паховой области и стоп, кандидоза кожи и разноцветного лишая превосходит минимальный риск возникновения побочных эффектов.
Литература
- Alexander B. D., Perfect J. R. Antifungal resistance trends towards the year 2000, Implications for therapy and new approaches // Drugs. 1997; 54: 657–678.
- Balfour J. A., Faulds D. Terbinafine. A review of its pharmacodynamic and pharmacokinetic properties and therapeutic potential in superficial mycoses // Drugs. 1992; 43 (2): 259–284.
- Evans E. G. V. The clinical efficacy of terbinafine in the treatment of fungal infections of the skin // Rev Contemp Pharmacother. 1997; 8: 325–341.
- Favre B., Leidich S. D., Ghannoum M. A., Ryder N. S. Biochemical mechanism of resistance to terbinafine in clinical isolates of the dermatophyte Trichophyton rubrum (abstract). 41 st Interscience Conference on Antimicrob Agents and Chemother, Chicago, American Society for Microbiology, Washington DC, 2001.
- Hofbauer B., Leitner I., Ryder N. S. In vitro susceptibility of Microsporum canis and other dermatophyte isolates from veterinary infections during therapy with terbinafine or griseofulvin // Med Mycol. 2002; 40: 1–5.
- Jungnickel P. W., Hunnicutt D. M. Alcohol Abuse. In: Young L. Y., Koda-Kimble M. A. (eds). Applied Therapeutics — The Clinical Use of Drugs (6 th Edition). Applied Therapeutic Inc Vancouver, 1995, p. 82–91.
- Leidich S. D., Isham N., Leitner I., Ryder N. S., Ghannoum M. A. Primary resistance to terbinafine in a clinical isolate of the dermatophyte Trichophyton rubrum (abstract). 41 st Interscience Conference on Antimicrob Agents and Chemother, Chicago, American Society for Microbiology, Washington DC, 2001.
- Osborne C. S., Favre B. Identification of Amino Acid Substitution (s) in the Squalene Epoxidase Sequence from Trichophyton rubrum Isolates Resistant to Terbinafine (abstract). 42 nd Interscience Conference on Antimicrobial Agents and Chemotherapy, San Diego, American Society for Microbiology, Washington DC, 2002.
- Osborne C. S., Favre B., Ryder N. S. Investigation of Terbinafine Resistance Frequency and Development in Trichophyton rubrum [abstract]. 42 nd Interscience Conference on Antimicrobial Agents and Chemotherapy, San Diego, American Society for Microbiology, Washington DC, 2002.
- Reed B. R. Dermatologic drugs, Pregnancy and Lactation // Arch Dermatol. 1997; 133: 894–98.
- Rex J. H., Rinaldi M. G., Pfaller M. A. Resistance of Candida species to fluconazole // Antimicrob Agents Chemother. 1995; 39: 1–8.
- Ryder N. S., Favre B. Antifungal activity and mechanism of action of terbinafine // Rev Contemp Pharmacother. 1997; 8: 275–287.
- Ryder N. S., Leitner I. In vitro activity of terbinafine (Lamisil): an update // Journal of Dermatological Treatment. 1998; 9 (Suppl), 23 S-28 S.
- Suhonen R., Neuvonen P. J. The tolerability profile of terbinafine // Rev Comtemp Pharmacother. 1997; 8: 373–386.
- Waller P., Coulson R. A., Wood S. Regulatory pharmacovigilance in the United Kingdom: Current principles and practice // Pharmacoepidemiology and Drug Safety. 1996; 5: 363–375.
- Watson A., Marley J., Ellis D. et al. Terbinafine in onychomycosis of the toenail: A novel treatment protocol // J Am Acad Dermatol. 1995; 33: 775–779.
- White T. C., Marr K. A., Bowden R. A. Clinical, cellular and molecular factors that contribute to antifungal drug resistance // Clin Microbiol Rev. 1998; 11 (2): 382–402.
Др. Томас Джонс
Госпиталь Антверпена, Бельгия






_575.gif)



